
体外受精の基礎知識
体外受精-胚移植法とは
体外受精-胚移植法は、卵巣から採取した卵子を体外で精子と受精させ、受精した胚を子宮内に戻して妊娠・出産を目指す治療法です。1978年にイギリスで世界初の体外受精児が誕生して以来、技術は大きく進歩し、現在では不妊症の標準的な治療として確立されています。
どのような方が対象になるのか
体外受精-胚移植法の対象は、これ以外の治療方法では妊娠の可能性がないか、極めて低いと判断される場合、および本治療を行うことが患者さまやお子さまにとって有益であると判断される場合です。卵管性不妊 、男性不妊症 、機能性不妊(原因不明不妊)、人工授精などの一般不妊治療が無効であった場合などが適応となります。
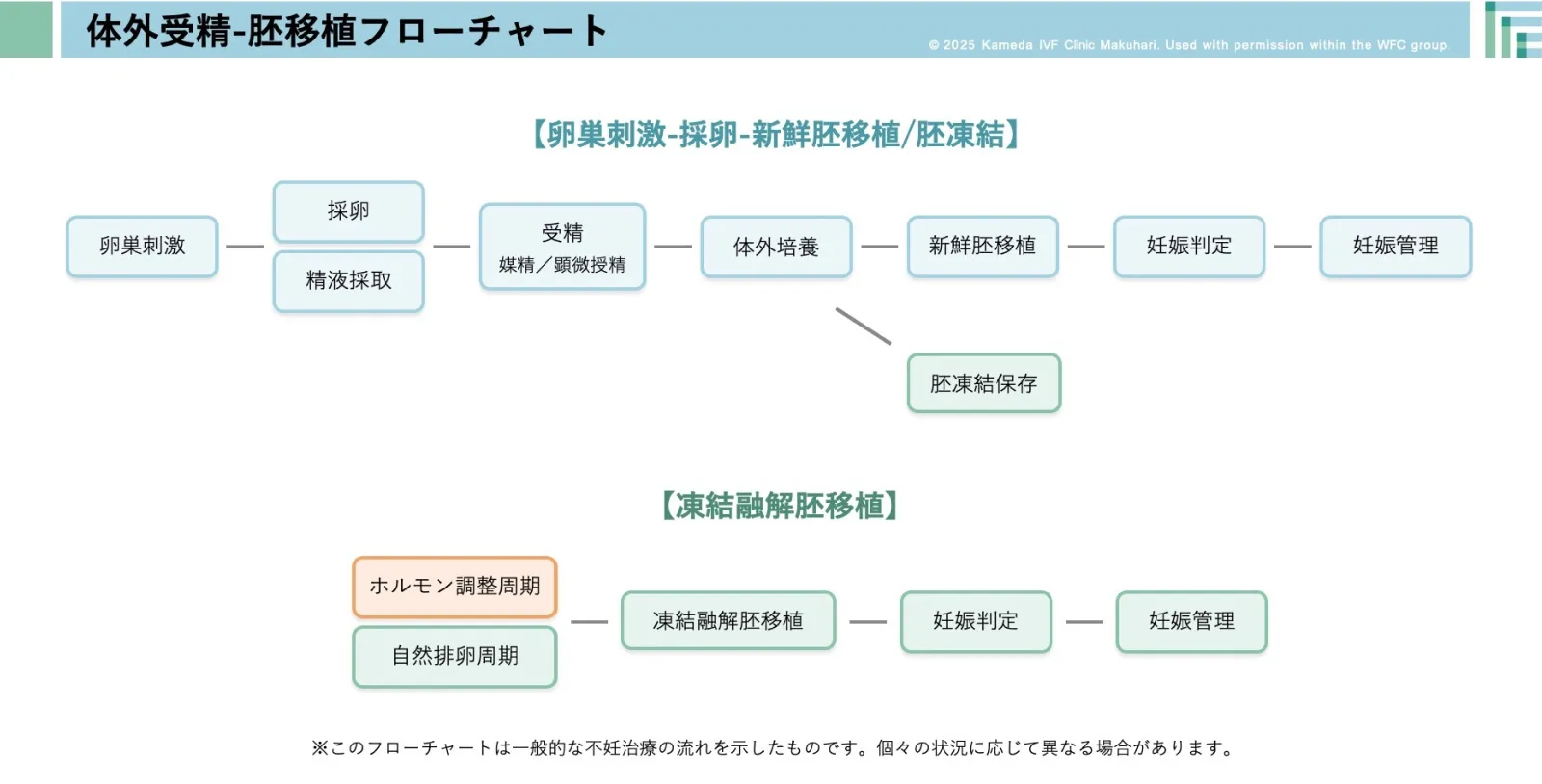
治療の流れ(約1~2ヶ月)
ステップ1:卵巣刺激:通院2〜4回
月経1~3日目から開始し、内服薬や注射により複数の卵胞を育てます。卵巣の反応は個々に異なりますので、AMH検査やその他のホルモン検査を参考に、患者さまに合った刺激方法を選択します。採卵の2日前には、卵子の成熟を促すためにhCG注射またはGnRHアゴニスト点鼻を夜間に行います。
詳しくは卵巣刺激をご覧ください。


ステップ2:採卵:通院1回
経腟超音波ガイド下に専用の採卵針で卵子を回収します(所要時間:約10~30分)。麻酔を使用し、バイタルモニターで安全を確認しながら行います。採卵後は経過観察を行い、異常がなければご帰宅いただけます。ご主人は採卵当日に採精していただきます(自宅採精または院内採精)。当日が難しい場合は事前に精子凍結も可能です。
詳しくは採卵をご覧ください。

ステップ3:受精・体外培養:通院不要
成熟卵に対して体外受精(媒精)または顕微授精(ICSI)を行います。採卵翌日に受精確認を行い、受精胚は2~6日間培養します。良好発育胚は胚移植に用いるか、凍結保存します。
詳しくは受精・培養をご覧ください。



ステップ4:新鮮胚移植もしくは移植可能胚確認:通院1回
新鮮胚移植
採卵から2~5日目に胚移植を行います。専用カテーテルで胚を子宮内に移植します(所要時間:約5~10分、痛みはほとんどありません)。採卵から約14日経過した時点で妊娠判定を採血で行います。
全胚凍結
採卵から7日目以降に移植可能胚が凍結できたか確認に来院いただきます。
凍結融解胚移植 :通院4回前後
採卵と別の周期に自身の排卵を用いるか、ホルモン調整を用いて内膜調整を行った上で凍結胚を融解して胚移植を行います。排卵、もしくは黄体ホルモン補充後12〜16日目に妊娠判定を採血で行います。
詳しくは胚移植時の内膜調整・胚移植をご覧ください。



治療成績
当院の治療成績についてはこちらをご覧ください。
主なリスクと注意点
卵巣刺激に伴う卵巣過剰刺激症候群(OHSS)
排卵誘発剤により卵胞が過剰に発育し、腹水貯留などの症状を呈します(入院を要する中等症以上:0.8~1.5%)。現在では卵巣の反応性に合わせた刺激法の選択、全胚凍結、薬剤使用などにより、かなりの頻度で回避できます。
採卵に伴うリスク
腟壁出血、腹腔内出血、骨盤内感染症(0.3~0.6%)、麻酔によるリスクなどがあります。安全に配慮し、バイタルモニターを装着して行います。
妊娠に伴うリスク
- 異所性妊娠:新鮮胚移植で約2%以下、凍結胚移植で約1%以下
- 多胎妊娠:原則1個移植とし、リスクを最小限にしています
- ART妊娠では早産、低出生体重児、前置胎盤、妊娠高血圧症候群などのリスクが上昇します
費用について
年齢と胚移植実施回数により公的医療保険が適用されます。
- 39歳まで:胚移植6回まで保険適用
- 40~42歳:胚移植3回まで保険適用
- 43歳以上:全額自費
治療についてご不明な点がございましたら、いつでも医師やスタッフにお尋ねください。






