はじめに
凍結融解胚移植(FET)の子宮内膜準備プロトコルには、外因性ホルモンを用いるホルモン調整周期(programmed FET)と、内因性ホルモン産生に依存する排卵周期(natural FET)の2種類があります。初回FETが不成功に終わった場合、次周期のプロトコルを変更すべきか、あるいは同一プロトコルを反復すべきかという臨床的判断は、現場において非常に頻繁に直面する課題でありながら、エビデンスが乏しい領域でした。今回、この問いに大規模後ろ向きコホート研究で答えた論文をご紹介します。
ポイント
初回FET失敗後にプロトコルを変更しても出生率・臨床妊娠率・流産率に有意差はなく、ただし真の自然周期(true natural FET)への変更には出生率改善の可能性が示唆されます。
引用文献
Chae-Kim J, et al. Fertil Steril. 2026 Jan;125(1):15–23. doi: 10.1016/j.fertnstert.2025.07.1219.
論文内容
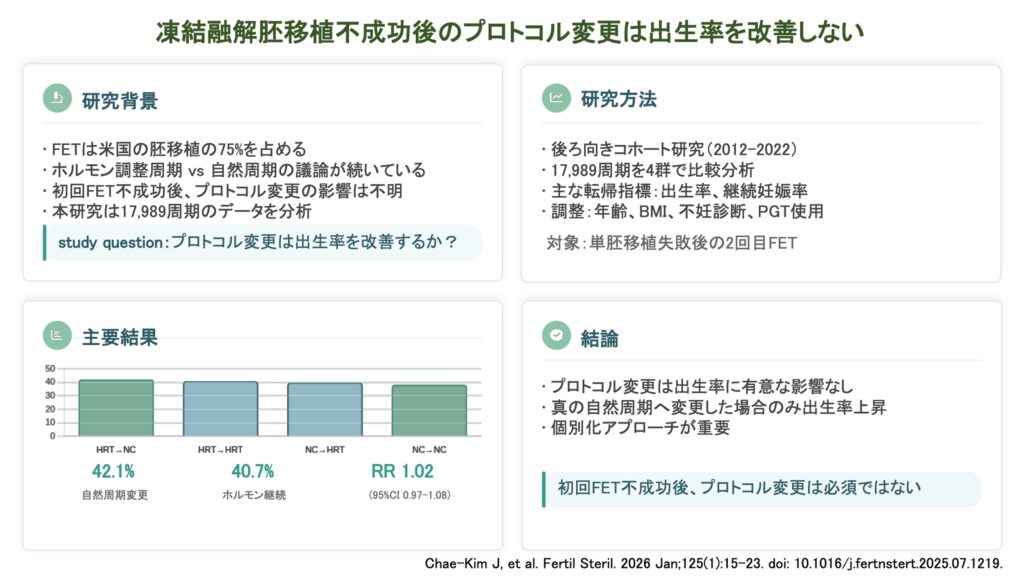
本研究は、初回FETで出生に至らなかった女性において、その後のFET周期で子宮内膜準備プロトコルを変更することが妊娠予後に影響を与えるかどうかを検討した後ろ向きコホート研究です。対象は2012年から2022年にかけて、複数州にわたる4施設の不妊クリニックネットワークで実施されました。対象には、単一胚盤胞による初回FETが不成功に終わり、その後に再度単一胚盤胞移植を受けた女性としました。ドナー卵子周期、次世代シークエンサー(NGS)を用いた着床前遺伝学的検査(PGT)周期、および非PGT周期のいずれも組み込まれています。除外基準は、3回以上の胚移植失敗歴を持つ反復着床不全、3回以上の流産または不成功既往を持つ不育症、未治療の子宮因子不妊や未処置の卵管留水症、無排卵周期またはPCOSの既往、および初期胚(卵割期胚)移植周期としました。主要評価項目は出生率とし、副次評価項目は臨床妊娠率および流産率としました。ホルモン調整周期FETは卵胞期にエストラジオールを使用して内膜を育て、黄体期にプロゲステロンを開始するプロトコルと定義されました。排卵周期FETは内因性黄体が存在する周期と定義され、さらに「真の自然周期(true natural FET)」「modified刺激なし自然周期(modified unstimulated NC)」「modified刺激あり自然周期(modified stimulated NC)」に細分化されました。統計手法は、ロバストポアソン回帰モデルに一般化推定方程式(GEE)を組み合わせた手法を用い、患者年齢・BMI・不妊原因・PGT使用有無で調整されました。
合計17,989周期が解析対象となりました。内訳は、ホルモン調整周期を2回連続で行ったグループ(Both cycles programmed)が8,135周期、排卵周期を2回連続で行ったグループ(Both cycles natural)が5,423周期、初回ホルモン調整周期失敗後に排卵周期へ変更したグループ(Natural cycle after failed programmed)が2,206周期、初回排卵周期失敗後にホルモン調整周期へ変更したグループ(Programmed cycle after failed natural)が2,225周期でした。4群間で年齢(平均37.1~37.5歳)、BMI、AMHはほぼ同等でした。主要な不妊原因は卵巣予備能低下と男性因子であり、PGTを使用した割合は各群でそれぞれ53.3%、51.4%、53.1%、48.6%でした。移植に用いた受精胚は大多数が初回採卵と同一の卵子コホート由来であり(各群70.7~72.1%)、各群の最大内膜厚は9.6~9.8 mmとほぼ同様でした。
結果
初回ホルモン調整周期FETに失敗した患者において、排卵周期FETへ変更したグループと再度ホルモン調整周期を行ったグループの間に出生率の差は認められませんでした(42.1% vs. 40.7%、adjusted RR 1.02、95% CI [0.97, 1.08])。臨床妊娠率(50.0% vs. 49.7%、adjusted RR 0.99、95% CI [0.95, 1.04])および流産率(14.7% vs. 17.0%、adjusted RR 0.89、95% CI [0.75, 1.04])にも統計学的有意差はありませんでした。
初回排卵周期FETに失敗した患者においても、ホルモン調整周期FETへ変更したグループと排卵周期FETを反復したグループの出生率に有意差はありませんでした(39.9% vs. 38.2%、adjusted RR 1.06、95% CI [1.00, 1.13])。臨床妊娠率(48.7% vs. 46.7%、adjusted RR 1.06、95% CI [1.00, 1.11])はわずかに高い傾向を示したものの統計的有意差には至らず、流産率(17.1% vs. 16.4%、adjusted RR 1.02、95% CI [0.86, 1.20])にも差はありませんでした。
正倍数性(euploid)胚移植に限定したサブグループ解析でも、プロトコル変更の有無による出生率・臨床妊娠率・妊娠損失率に統計学的有意差は認められませんでした。
事前に計画されたサブグループ解析として、自然周期の種類別に比較が行われました。初回ホルモン調整周期失敗後に真の自然周期(true natural FET)へ変更したグループでは、ホルモン調整周期を反復したグループと比較して出生率が有意に高い結果でした(50.3% vs. 40.7%、adjusted RR 1.2、95% CI [1.03, 1.39])。一方、modified刺激あり自然周期へ変更したグループでは有意差はありませんでした(45.5% vs. 40.7%、adjusted RR 1.08、95% CI [0.95, 1.22])。初回排卵周期失敗後に modified刺激なし自然周期を行ったグループは、ホルモン調整周期へ変更したグループと比較して出生率が有意に低い結果となりました(36.8% vs. 39.9%、adjusted RR 0.91、95% CI [0.85, 0.97])。
事後サブグループ解析(post hoc analysis)として、ホルモン調整周期におけるGnRHアゴニスト使用有無が検討されました。初回・2回目の両周期でGnRHアゴニストを使用したグループと比較し、2回目のみ使用したグループでは臨床妊娠率が低い傾向が認められました(adjusted RR 0.79、95% CI [0.69, 0.91])。ただし、出生率および流産率には有意差はなく、著者らはこの結果が交絡因子または多重比較による偶然の産物である可能性が高いと述べています。
| 排卵誘発薬 | 排卵トリガー | 排卵の契機 | |
|---|---|---|---|
| True natural | なし | なし | 内因性LHサージ |
| Modified stimulated | あり(CC/LE/Gn) | hCG | hCGによる誘起 |
| Modified unstimulated | なし | hCG | hCGによる誘起 |
私見
主な結論である「プロトコルを変更しても出生率は改善しない」という知見は、先行研究の流れと概ね整合しています。ホルモン調整周期と排卵周期の出生率を比較した従来研究では両者は概ね同等とされており(Alur-Gupta S, et al. Fertil Steril. 2018、Lathi RB, et al. J Assist Reprod Genet. 2015)、コクランレビューでも両者の臨床妊娠率・出生率に有意差はないと結論づけられています(Glujovsky D, et al. Cochrane Database Syst Rev. 2020)。本研究は、これらを「プロトコル変更の場面」に拡張した点で重要な補足的エビデンスといえます。
注目すべきは、真の自然周期(true natural FET)への変更群で出生率が有意に高かった点(50.3% vs. 40.7%、adjusted RR 1.2)です。著者らはこの背景として、①真の自然周期における流産率が6%と他グループより低かった可能性、②キャンセル周期が除外されるという研究デザイン上のバイアスにより、真の自然周期群に予後良好な患者が集積した可能性(選択バイアス)の両方を挙げており、慎重な解釈を促しています。
文責:川井清考(WFC group CEO)
お子さんを望んで妊活をされているご夫婦のためのコラムです。妊娠・タイミング法・人工授精・体外受精・顕微授精などに関して、当院の成績と論文を参考に掲載しています。内容が難しい部分もありますが、どうぞご容赦ください。当コラム内のテキスト、画像、グラフなどの無断転載・無断使用はご遠慮ください。

















