はじめに
子宮内膜症は生殖年齢女性の約10%に診断される慢性炎症性疾患で、骨盤痛・月経困難症・不妊の主要原因です。子宮内膜症と不妊の関連は確立されているものの、その正確な機序は十分に解明されていません。仮説として、炎症の亢進、解剖学的歪み、着床異常に加え、卵巣予備能および卵巣機能の低下が挙げられています。今回、手術前の血清AMH値を子宮内膜症の有無、ASRMステージ、病型(表在性・深在性・卵巣性)別に評価した米国ENDO Studyのコホート解析をご紹介いたします。
ポイント
中等度〜重度(ステージIII–IV)および卵巣チョコレート囊胞は、手術介入とは独立に術前AMH値の有意な低下と関連していました。
引用文献
Michelle Valenti, et al. Am J Obstet Gynecol. 2026 May;234(5):1450-1458. doi: 10.1016/j.ajog.2025.12.070.
論文内容
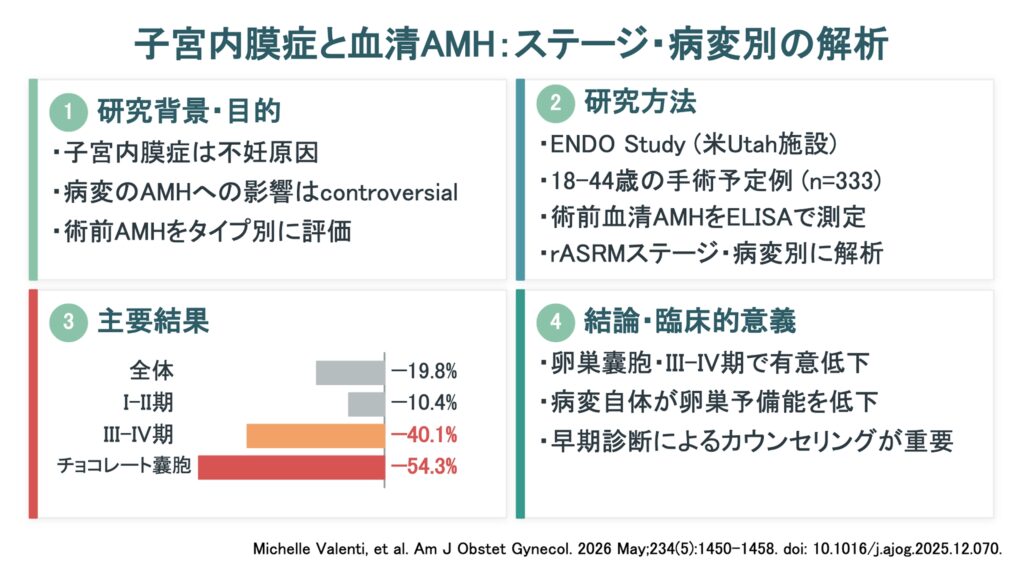
手術前血清AMH値が子宮内膜症の有無、外科的ステージ、病型によって異なるかを評価することを目的としたコホート研究です。
対象は、米国NICHDが資金提供したEndometriosis: Natural History, Diagnosis, and Outcomes(ENDO)Studyのうち、2007年から2009年にユタ州の施設で婦人科手術(診断的または治療的腹腔鏡または開腹術)が予定された18〜44歳の女性です。当初の手術コホート476名から、AMH値欠損(n=51)、片側卵巣摘出既往(n=8)、対照集団コホート所属(n=69)を除外し、348名が解析対象となりました。AMH値はAMH 14.0 ng/mL超の外れ値(n=20)を除外し、最終的に333名が主解析に含まれました。子宮内膜症の診断、rASRM分類によるステージ(I–II、III–IV)、病型(表在性、深在性、卵巣性)は手術および組織学的に確定されました。病型は相互に排他的ではなく、卵巣チョコレート囊胞は卵巣の深在性病変として深在性カテゴリーにも含まれました。AMHは対数変換のうえ、年齢(連続および2乗)、BMI、初経年齢、現在の外因性ホルモン避妊薬使用、血清コチニン値で調整した多変量線形回帰モデルを用いて解析し、AMH変化率(exp(β)−1)×100)と95% CIを算出しました。
結果
子宮内膜症なし群と比較して、子宮内膜症あり群ではAMH値が低い傾向が認められましたが、有意差には至りませんでした(−19.8%、95% CI −37.0, 1.0)。ステージI–IIではAMH変化率が−10.4%(95% CI −31.6, 17.4)と有意な差はみられませんでしたが、ステージIII–IVでは−40.1%(95% CI −58.9, −12.7)と有意に低下しました。病型別では、卵巣チョコレート囊胞群でAMHが−54.3%(95% CI −69.4, −31.8)と最も顕著に低下し、深在性子宮内膜症(−24.1%、95% CI −48.2, 11.0)および表在性子宮内膜症(−15.5%、95% CI −34.6, 9.3)では有意差は得られませんでした。比較対照を術後診断「正常骨盤」のみに限定した二次解析では、子宮内膜症診断群で−26.8%(95% CI −44.6, −3.4)、ステージIII–IVで−47.8%(95% CI −65.8, −23.2)、卵巣性で−60.8%(95% CI −74.4, −39.9)、深在性で−34.3%(95% CI −56.2, −1.4)、表在性で−24.8%(95% CI −43.9, −0.8)といずれも有意な低下を示しました。
不妊既往の有無による効果修飾を検討した感度解析では、子宮内膜症診断、ステージ、深在性、表在性の各曝露については有意な交互作用は認められませんでしたが、卵巣チョコレート囊胞とAMH値の関連についてのみ有意な交互作用が示されました(p=0.01)。具体的には、不妊既往なし群(背景集団のうち過去12か月以上の妊娠企図歴がない女性で、対照のAMHが比較的高く保たれている層)における卵巣チョコレート囊胞例では、子宮内膜症なし群と比べてAMHが−72.6%(95% CI −85.4, −48.5)と顕著に低下していました。一方、不妊既往あり群(過去12か月以上の妊娠企図歴があり、対照群自体のAMHもすでに低めである可能性のある層)における卵巣チョコレート囊胞例では、AMH低下は−39.2%(95% CI −67.3, 12.9)にとどまり、信頼区間は0をまたぎ統計的有意差には至りませんでした。なお、不妊既往あり群のサンプルサイズは限定的であり信頼区間が広く、結果の不安定性は否めません。PCOS自己申告例およびAMH ≥10 ng/mLの除外、外因性ホルモン避妊薬使用者の除外、AMH修飾薬剤(SSRI、ビタミンD、メトホルミン等)使用者の除外、骨盤手術既往者の除外、MRI診断の卵巣チョコレート囊胞例の追加など複数の感度解析を実施しましたが、関連の方向性は一貫しており、主解析の結果は頑健でした。
私見
ENDO studyという質の高い前向きコホートにおいて、手術介入前の血清AMHを評価し、外科的ステージと病型ごとに層別解析した点にあります。
この論文のFig1は学会発表でも使いやすいグラフです。
これまで子宮内膜症とAMHの関連は、術後評価を中心に蓄積されてきました。子宮内膜囊胞核出術後のAMH低下は早くから報告されており(E. Somigliana, et al. Fertil Steril, 2012;W. Hirokawa, et al. Hum Reprod, 2011;A. Nankali, et al. Health Qual Life Outcomes, 2020)、ステージあるいは両側性が低下幅に影響することも示されてきました。しかし術後データのみでは、AMH低下が病変そのものに由来するのか、手術損傷に由来するのかを切り分けられないという根本的な限界がありました。
術前AMHを評価した先行研究としては、ステージIII–IVの術前AMHが対照に比べて低い(1.0 vs. 1.7 ng/mL)と報告したA. Pacchiarotti, et al. Eur J Obstet Gynecol Reprod Biol, 2014、軽症(ステージI–II)でもAMHが低い(1.3 vs. 2.0 ng/mL)と報告したN.A. Lemos, et al. Fertil Steril, 2008、画像診断による卵巣チョコレート囊胞群で6か月のAMH低下率が対照より大きい(26.4% vs. 7.4%)とした I. Kasapoglu, et al. Fertil Steril, 2018、米国看護師コホートで子宮内膜症診断者のAMHが−29.6%低かったとするL.V. Farland, et al. Maturitas, 2024 などが挙げられます。
臨床的にはやはり、卵巣チョコレート囊胞のサイズや両側性、手術侵襲の有無を踏まえた慎重なカウンセリングが重要であり、将来挙児希望がある女性に関しては、術前AMHを踏まえた評価が必要だと考えています。
文責:川井清考(WFC group CEO)
お子さんを望んで妊活をされているご夫婦のためのコラムです。妊娠・タイミング法・人工授精・体外受精・顕微授精などに関して、当院の成績と論文を参考に掲載しています。内容が難しい部分もありますが、どうぞご容赦ください。当コラム内のテキスト、画像、グラフなどの無断転載・無断使用はご遠慮ください。

















