はじめに
生殖補助医療の進歩にもかかわらず、形態良好受精胚を3回以上移植しても妊娠しない「反復着床不全(RIF)」は、IVF/ICSI-ETカップルの15〜20%に生じると推定されています。RIFの原因は受精胚側と子宮内膜側に大別されますが、慢性子宮内膜炎(CE)が着床不全に関与する子宮内膜因子として注目されています。CEは内膜間質への形質細胞浸潤を特徴とする局所炎症状態であり、無症候性で見過ごされやすい疾患です。今回、RIF女性におけるCE有病率と経口抗生剤治療後の出生率を前向きに検討したプロスペクティブ研究をご紹介します。
ポイント
RIF女性の約1/3にCEが検出され、抗生剤によるCE治癒後の凍結融解胚盤胞移植では出生率が有意に改善(32.8% vs 22.1%)しました。
引用文献
Kitaya K, et al. Am J Reprod Immunol. 2017;78:e12719. doi: 10.1111/aji.12719
論文内容
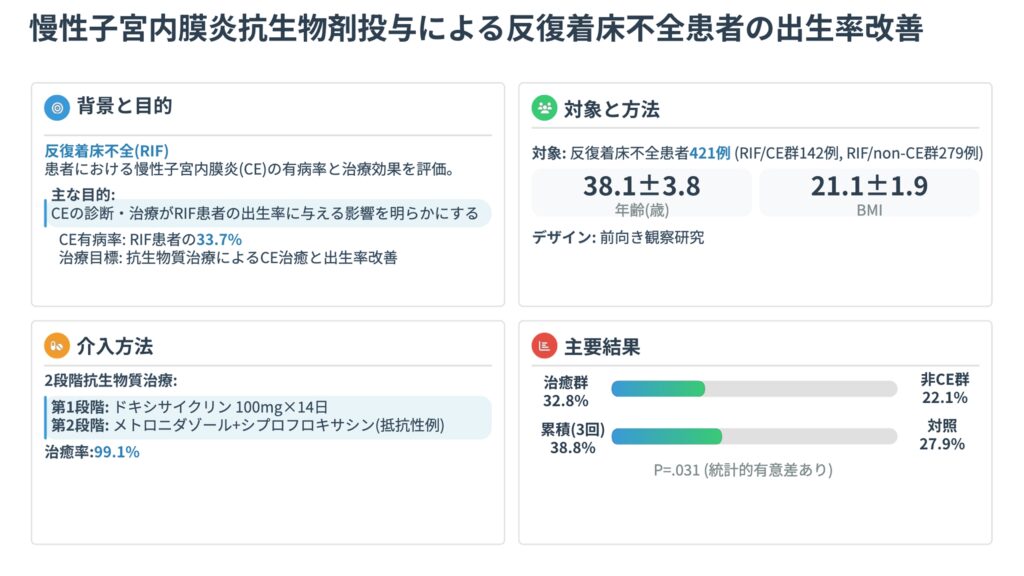
RIFの既往を有する不妊女性におけるCEの有病率を調査し、経口抗生剤治療によって次回の胚移植(ET)周期での出生率が改善されるかどうかを検討したプロスペクティブ研究です。対象は2011年11月から2014年7月に本研究へ登録されたRIF既往女性で、RIFは形態良好な分割期受精胚または胚盤胞を3個以上移植した後も血清hCGが陰性(<2 IU/L)であった場合と定義されました。子宮内腔癒着・子宮腔変形/中隔・内膜増殖症・悪性腫瘍疑い例は除外されました。内膜生検はcuretteで採取し、免疫組織化学(CD138免疫染色)と病理組織学的検査によりCEを診断しました。内膜間質の形質細胞密度指数(ESPDI)が0.25以上をCE陽性と判定し、残余検体は細菌培養・PCRによる微生物検索に供しました(嫌気・好気培養、Chlamydia trachomatis・Neisseria gonorrhoeaeのPCR、一部104例でMycoplasma/UreaplasmaのPCRも実施)。
CE陽性のRIF/CEグループには一次治療としてドキシサイクリン経口投与(100mg×2回/日×14日間)を行い、翌月経周期の増殖期に二回目の内膜生検で治癒を確認しました。ドキシサイクリン抵抗例には二次治療としてメトロニダゾール(250mg×2回/日×14日間)とシプロフロキサシン(200mg×2回/日×14日間)の併用療法を実施し、三回目の内膜生検で評価しました。その後最大3回のETサイクルにわたる生殖予後(臨床妊娠率・流産率・出生率)をフォローアップしました。
主要アウトカムは出生率で、治癒RIF/CEグループ(n=116)とRIF/非CEグループ(n=226)を比較しました。
結果
登録438例のうち17例を除外した421例が内膜生検を受け、142例(33.7%)がCEと診断されました(RIF/CEグループ)。RIF/CEグループではRIF/非CEグループと比較して男性因子(23.9% vs 14.7%;P=.022、RR 1.63、95%CI 1.08〜2.44)および原因不明不妊(28.9% vs 19.7%;P=.037、RR 1.46、95%CI 1.03〜2.07)の割合が有意に高く、卵巣予備能低下の割合は有意に低い結果でした(P=.0061、RR 0.58、95%CI 0.38〜0.86)。
微生物検索では、両群間の全体的な内膜菌検出率に差はありませんでしたが(44.4% vs 40.9%、P=.48)、RIF/CEグループではCorynebacterium(P=.0043、RR 19.60、95%CI 2.54〜151.97)およびMycoplasma hominis(P=.035、RR 5.04、95%CI 1.12〜22.61)の検出率が有意に高く、Lactobacillusの検出率は有意に低い結果でした(4.9% vs 12.5%;P=.020、RR 0.39、95%CI 0.17〜0.87)。
抗生剤治療の効果として、ドキシサイクリン治療後の二回目内膜生検でのCE組織学的治癒率は92.3%(108/117)でした。ドキシサイクリン抵抗の9例にはメトロニダゾール+シプロフロキサシン併用療法を実施し、三回目内膜生検での治癒率は88.9%(8/9)で、2段階抗生剤治療戦略による総合治癒率は99.1%(116/117)でした。ドキシサイクリン治療後には、Corynebacterium・Enterococcus・Escherichia Coli・Streptococcus agalactiae・Ureaplasma urealyticum・Ureaplasma parvumの検出率が有意に低下し、一方でLactobacillusの検出率が有意に増加しました(治療前5.1% vs 治療後29.1%;P<.01、RR 0.18、95%CI 0.077〜0.41)。
生殖予後については、治癒RIF/CEグループとRIF/非CEグループを比較したところ、第1回ET周期の臨床妊娠率は治癒RIF/CEグループで高い傾向を示しましたが有意差には達しませんでした(37.1% vs 27.0%;P=.052、RR 1.37、95%CI 0.99〜1.90)。累積3回ETサイクルの臨床妊娠率は治癒RIF/CEグループで有意に高く(45.7% vs 34.1%;P=.032、RR 1.34、95%CI 1.02〜1.76)、流産率は両群間で有意差はありませんでした(第1回ET周期:11.6% vs 16.4%;P=.50;累積3回:15.1% vs 23.4%;P=.26)。出生率は第1回ET周期(32.8% vs 22.1%;P=.031、RR 1.48、95%CI 1.03〜2.12)および累積3回ETサイクル(38.8% vs 27.9%;P=.037、RR 1.39、95%CI 1.02〜1.90)のいずれにおいても治癒RIF/CEグループで有意に高い結果でした。移植周期種別のサブグループ解析では、凍結融解胚盤胞移植における第1回ET周期出生率(34.9% vs 22.7%;P=.020、RR 1.54、95%CI 1.07〜2.21)および3回のETサイクルあたりの出生率(17.6% vs 11.2%;P=.017、RR 1.57、95%CI 1.08〜2.27)がいずれも治癒RIF/CEグループで有意に高く、新鮮胚移植では両群間に有意差は認められませんでした。
私見
CEの有病率と診断方法について
本研究ではRIF女性の33.7%にCEが検出されており、Johnston-MacAnanny et al.(Fertil Steril. 2010;93:37-41)の30.3%と一致する一方、子宮鏡と組織学的診断を併用したCicinelli et al.(Hum Reprod. 2015;30:323-330)の66.0%の約半数にとどまっています。この差異はCEの診断ツールの違い(組織学単独 vs 子宮鏡+組織学の組み合わせ)に起因すると著者らは考察しており、診断精度の標準化が今後の課題です。日本では子宮内膜炎の分子診断検査(EMMA:子宮内細菌叢検査、ALICE:慢性子宮内膜炎検査)が臨床応用されていますが、本研究は培養法・PCR法によるもので、両者の比較には注意が必要です。
EMMA・ALICE検査との菌の対比
本研究で検出された菌種とALICE(慢性子宮内膜炎関連菌)の対比では、Enterococcus faecalis・Escherichia coli・Klebsiella pneumoniae・Mycoplasma genitalium・Mycoplasma hominis・Neisseria gonorrhoeae・Staphylococcus aureus・Streptococcus agalactiae・Ureaplasma urealyticum・Chlamydia trachomatisなど、ALICEパネルの全10菌種が本研究で検索対象となっており、いずれかが検出されています。特にMycoplasma hominis(RIF/CE群で17.4% vs RIF/非CE群で3.4%;P=.035)とCorynebacterium(7.0% vs 0.4%;P=.0043)の差が顕著でした。一方、EMMA(子宮内菌叢異常関連菌)に含まれるGardnerella vaginalisはRIF/CE群での検出は0%であり、本研究ではEMMAパネルの嫌気性菌との相関は明示されていません。
抗生剤治療の有効性について
治癒率99.1%という極めて高い成績は、ドキシサイクリン14日間投与(92.3%治癒)にメトロニダゾール+シプロフロキサシン二次治療を加えた2段階戦略によるものです。Johnston-MacAnanny et al.(Fertil Steril. 2010)がドキシサイクリン単独で70%の治癒率を報告し、McQueen et al.(Fertil Steril. 2014;101:1026-1030)がオフロキサシン+メトロニダゾール14日間で73%の治癒率を示したことと比較すると、本研究の2段階治療は明らかに優れた成績です。Cicinelli et al.(Hum Reprod. 2015)では3コースまでの逐次治療でも単コース治癒率は37%にとどまっており、初回ドキシサイクリン投与の効果の高さが本研究の特徴です。
生殖予後の改善について
Cicinelli et al.(Hum Reprod. 2015)は後ろ向きにRIF/CEに対する抗生剤治療後のIVF成功率改善を報告していましたが、本研究はCE治癒後の出生率改善を前向きに示した初めての研究です。
内膜生検自体の子宮内膜スクラッチ効果(El-Toukhy et al. Reprod Biomed Online. 2012;25:345-354; Nastri et al. Cochrane Database Syst Rev. 2015)の影響を完全には除外できない点も限界として著者らが認めています。RIF患者への慢性子宮内膜炎スクリーニング(CD138免疫染色・EMMA/ALICE検査など)と、CE診断後の段階的抗生剤治療プロトコルの整備が、出生率改善に向けた実践的アプローチとして意義深いと考えられます。
Kitaya らのTable 2に掲載されている17菌種を分類します。
Table 2掲載菌とEMMA/ALICEパネルの対応
| Table 2掲載菌 | ALICEパネル | 備考 |
|---|---|---|
| Enterococcus | Enterococcus faecalis | Kitayaらは属のみ |
| Escherichia coli | Escherichia coli | 一致 |
| Klebsiella pneumoniae | Klebsiella pneumoniae | 一致 |
| Streptococcus agalactiae | Streptococcus agalactiae groupB | 一致 |
| Staphylococcus aureus | Staphylococcus aureus | 一致 |
| Chlamydia trachomatis | Chlamydia trachomatis | 一致 |
| Neisseria gonorrhoeae | Neisseria gonorrhoeae | 一致 |
| Mycoplasma genitalium | Mycoplasma genitalium | 一致 |
| Mycoplasma hominis | Mycoplasma hominis | 一致 |
| Ureaplasma urealyticum | Ureaplasma urealyticum | 一致 |
| Table 2掲載菌 | EMMAパネル | 備考 |
|---|---|---|
| Gardnerella vaginalis | Gardnerella vaginalis | 一致 |
| Table 2掲載菌 | 備考 |
|---|---|
| Corynebacterium | CE群で最も高いRR(19.60)を示した菌だが、EMMA・ALICEいずれにも含まれない |
| Streptococcus pyogenes | ALICEはagalactiae/viridansのみ |
| Staphylococcus epidermidis | ALICEはaureusのみ |
| Staphylococcus saprophyticus | ALICEはaureusのみ |
| Ureaplasma parvum | ALICEはurealyticum のみ。parvumは別種で本研究でも30.4%と高頻度に検出 |
CorynebacteriumはKitayaらのTable 2でCE群と非CE群の差が最も顕著(7.0% vs 0.4%、RR 19.60)だったにもかかわらず、EMMA・ALICEのいずれのパネルにも含まれていません。
Ureaplasma parvumもTable 2で最も高頻度に検出された菌種(CE群30.4%)ですが、ALICEパネルにはUrealyticum しかなく、parvumは対象外です。
文責:川井清考(WFC group CEO)
お子さんを望んで妊活をされているご夫婦のためのコラムです。妊娠・タイミング法・人工授精・体外受精・顕微授精などに関して、当院の成績と論文を参考に掲載しています。内容が難しい部分もありますが、どうぞご容赦ください。当コラム内のテキスト、画像、グラフなどの無断転載・無断使用はご遠慮ください。

















